La paralisi del sonno tra mito e scienza
articolo di Tiziana Metitieri *
Sarebbe salutare dubitare delle notizie scientifiche che “svelano la cura” di una qualche condizione patologica, a maggior ragione quando quella stessa condizione è descritta come “rapimenti alieni e fantasmi in camera da letto”. A quel punto, dopo le esclamazioni scettiche di rito, sarebbe conveniente andare a cercare nel testo il collegamento allo studio originale che, però, non è quasi mai inserito nella news e che, dunque, se si ha tenacia, richiederà un’ulteriore ricerca. Questo è il caso dell’articolo pubblicato dall’agenzia Adnkronos lo scorso 5 settembre con il più apprezzabile sottotitolo Meditazione e rilassamento contro la paralisi del sonno, l’approccio dei ricercatori italo-britannici.
C’è da dire che lo studio scientifico a cui faceva riferimento la notizia è altrettanto pervaso da un eccesso di ottimismo che non è stato stemperato né dai media italiani né da quelli internazionali, che l’avevano menzionato agli inizi di agosto (ad esempio. Science Daily e EurekAlert!).
Il ruolo delle testate giornalistiche (anche di quelle specializzate) troppo spesso si riduce ad agevolare la diffusione dei comunicati stampa provenienti dagli stessi centri di ricerca – il cui impegno nell’esagerazione è già stato dimostrato – senza che ad essi sia aggiunto un qualche commento che guidi una lettura critica dei lavori originali.
Lo studio di Baland Jalal (Università di Cambridge) e dei sei collaboratori italiani (Università di Parma, Università di Bologna, Azienda Unità Sanitaria Locale – IRCCS, Reggio Emilia e IRCCS Istituto delle Scienze Neurologiche di Bologna), tra i quali Giuseppe Plazzi, si è rivolto a verificare l’efficacia di una tecnica di meditazione-rilassamento (Terapia MR) nella paralisi del sonno.
A volte vedevo delle cose, per esempio bruchi o centopiedi enormi, che strisciavano dappertutto sul mio soffitto. Una volta pensai che la gatta fosse sullo scaffale nella mia stanza. Sembrava che se ne andasse in giro per poi trasformarsi in un topo. La cosa peggiore era quando avevo l’allucinazione di un ragno sul petto. Non potevo muovermi. Cercavo di gridare. Io ho il terrore dei ragni
(Oliver Sacks, Allucinazioni, Adelphi, 2013)
La paralisi del sonno
La paralisi del sonno è un disturbo non raro, caratterizzato dall’incapacità a eseguire movimenti volontari all’addormentamento o al risveglio. Può capitare a quasi una persona su due almeno una volta nella vita. È considerata un fenomeno di dissociazione (parasonnia) in cui la paralisi fisiologica dei muscoli del sonno REM (movimento rapidi degli occhi) si verifica in una transizione della veglia. Si può manifestare in associazione alla narcolessia o in forma isolata. Angoscia e paura accompagnano più frequentemente la paralisi del sonno e queste emozioni possono essere amplificate dal contenuto delle allucinazioni associate.
Le credenze popolari nelle diverse culture, l’arte, il cinema, la letteratura sono ricche delle rappresentazioni terrifiche della paralisi del sonno, dominate da contaminazioni soprannaturali, le cui manifestazioni sono state storicamente interpretate come segni di presenze demoniache, stregoneria o, di recente, di visite di alieni.
Come ha scritto Luigi De Gennaro, psicofisiologo esperto di disturbi del sonno, “A qualcuno forse non farà piacere che un fenomeno inesplicabile come la paralisi del sonno perda l’aura di mistero che lo ha accompagnato per secoli. […] Quello che la ricerca scientifica sul sonno ci restituisce è un cervello che, anche durante il sonno, svolge attività diverse, non sempre finalizzate o adattive. […] In ogni caso, il fenomeno – anche per chi ne soffre – è molto sporadico e termina in un tempo molto breve. Anche per questo, nella maggior parte dei casi, non è necessario uno specifico approccio, clinico o farmacologico, al problema”.
Nella maggior parte dei casi le paralisi del sonno sono interrotte da stimoli che svegliano, come un tocco o un rumore, oppure si concludono fisiologicamente con l’addormentamento (quelle ipnagogiche) o con il risveglio (quelle ipnopompiche).
Tuttavia, in alcuni casi possono portare a complicazioni psicologiche che richiedono un intervento specialistico.
La ricerca sulla “cura svelata”
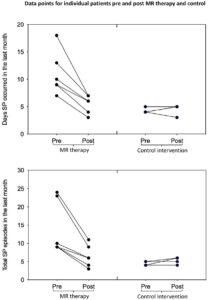
Nello studio di Jalal, Plazzi e collaboratori, quello che menzionavamo in apertura, sono stati reclutati 10 soggetti. I sei soggetti affetti da narcolessia che avevano riferito più episodi di paralisi del sonno nell’ultimo mese (in media 14 episodi) sono stati inseriti nel gruppo di Terapia MR e i restanti quattro (media di 4 episodi riferiti) nel gruppo di controllo.
A questa prima descrizione sono già evidenti sia l’esiguità del campione di partecipanti sia la sostanziale differenza nella frequenza degli episodi (oltre alla frequenza delle allucinazioni e alla paura riferita) tra i due gruppi. Nella ricerca clinica, i punti di partenza del gruppo sperimentale e del gruppo di controllo rispetto alle variabili critiche dovrebbero essere quanto più statisticamente simili, affinché i risultati dell’intervento terapeutico applicato al primo gruppo siano ritenuti validi.
I 6 soggetti del gruppo sperimentale dovevano praticare la Terapia MR per due sessioni a settimana, ciascuna della durata di 15 minuti, e per un periodo di 8 settimane, oltre a tenere un diario quotidiano degli episodi. Le istruzioni sulle fasi da seguire erano stato fornite nelle settimane precedenti. I soggetti del gruppo di controllo, nello stesso numero di sessioni e per la stessa durata, dovevano rimanere impegnati in esercizi di respirazione profonda e nel contare ripetutamente da 1 a 10.
I risultati, come si può vedere nella figura tratta dall’articolo, hanno dimostrato una drastica riduzione degli episodi di paralisi del sonno nel gruppo sperimentale dopo il trattamento.
Non si ha lo stesso cambiamento nel gruppo di controllo, ma è probabile che ciò possa essere accaduto per un effetto pavimento: la frequenza di episodi riportata era già così bassa da non potersi ulteriormente ridurre, in persone che hanno una diagnosi di narcolessia.
Se consideriamo solo i 6 soggetti del gruppo sperimentale, non possiamo quindi negare un beneficio. Tuttavia, manchiamo di altre notizie cliniche essenziali, come il tempo intercorso dalla diagnosi nei soggetti dei due gruppi, se fossero sottoposti ad altre terapie nelle 12 settimane complessive di osservazione (4 preliminari per la raccolta dei dati di base, per i questionari e per le istruzioni e 8 di trattamento) e, mancando dettagli sull’andamento intermedio, se il beneficio non derivasse dalla prima serie di istruzioni fornite attraverso l’intervento educativo. Essere stati istruiti alle quattro fasi della Terapia MR, che riprendono le tecniche proprie delle psicoterapie cognitivo-comportamentali, potrebbe infatti avere generato un beneficio indipendentemente dall’applicazione delle sessioni di intervento nelle 8 settimane successive.
L’intervento psicoeducativo iniziale, in altri termini, può aver agito come prevenzione, riducendo la frequenza degli episodi successivi. La maggiore consapevolezza delle manifestazioni e delle basi di un disturbo porta già di per sé a una riconcettualizzazione della propria condizione e a un sollievo psicologico. In tal caso, un miglioramento di ansia e depressione dopo l’intervento psicoeducativo preliminare può aver ridotto i successivi episodi di paralisi del sonno. È un fatto che non possiamo escludere, dal momento che nello studio sono riportati solo i dati di correlazione tra la frequenza di episodi di paralisi del sonno e i sintomi di ansia e depressione e tra questi sintomi e la frequenza di allucinazioni, sulla base dei questionari compilati dai partecipanti nelle quattro settimane prima dell’inizio del trattamento. Non sono invece presentati i dati ottenuti ai questionari da ciascun gruppo.
In particolare, gli autori riferiscono che i sintomi depressivi e ansiosi riferiti al mese precedente al trattamento non correlano con la frequenza degli episodi di paralisi del sonno dello stesso periodo, mentre correla con i sintomi ansiosi e depressivi la frequenza delle allucinazioni. Tuttavia, queste associazioni sono state calcolate nel totale dei soggetti (9 su 10, dal momento che un soggetto non aveva compilato i questionari) e non separatamente nei due gruppi. Non vi sono invece dati sulla sintomatologia ansioso-depressiva post-trattamento.
Insomma: che la riduzione nella frequenza e nella gravità degli episodi di paralisi del sonno dopo otto settimane sia dovuta specificamente alla Terapia MR resta in dubbio, stando ai pochi dati presentati in questo studio.
La Terapia Jalal
La Terapia MR per la paralisi del sonno – introdotta e descritta da Jalal in un articolo del 2016 – si basa su una combinazione di meditazione e rilassamento e si articola in quattro fasi:
I – Ristrutturazione cognitiva dell’episodio, attuata (a occhi chiusi e senza muoversi) ricordando a se stessi che l’esperienza è comune a molti, benigna e temporanea e che le allucinazioni sono un tipico sottoprodotto del sogno;
II – Distanziamento psicologico ed emotivo, attuato ricordando a se stessi che non c’è motivo di aver paura o di preoccuparsi e che la paura e la preoccupazione (come reazioni catastrofiche) non faranno che peggiorare l’episodio e forse prolungarlo;
III – Meditazione focalizzata verso l’interno, attuata dirigendo l’attenzione verso un oggetto positivo emotivamente saliente (ad esempio, il ricordo di una persona cara o di un evento, un inno religioso o una preghiera, Dio), così ignorando i sintomi corporei e gli stimoli esterni (cioè le allucinazioni);
IV – Rilassamento muscolare, attuato evitando di muoversi o di flettere i muscoli e di controllare la respirazione.
Nello studio del 2016, Jalal presentava l’applicazione solo su due casi clinici. Curiosamente, non era stata richiesta un’approvazione del comitato etico:
in quanto non facevano parte di uno studio di ricerca formale. Le persone hanno dato il consenso e approvato i dati da pubblicare. I dati sono stati raccolti online e ai casi è stato applicato il trattamento comodamente da casa propria.
Sarebbe stato oltremodo rischioso e anti-etico se questa pratica fosse stata ripetuta.
In quello stesso articolo, Jalal aggiungeva: “Propongo per la prima volta un tipo di meditazione focalizzata sull’attenzione verso l’interno abbinata al rilassamento muscolare come intervento diretto da applicare durante l’attacco [l’episodio di paralisi del sonno, SP], per migliorarlo ed eventualmente eliminarlo (quella che potremmo chiamare meditazione-rilassamento o terapia MR per SP)”.
Non si era fatto attendere il commento di Brian Sharpless e Karl Doghramji, autori di un manuale del 2015 dedicato agli aspetti storici, psicologici e medici della paralisi del sonno, e pur citato da Jalal.
Sharpless e Doghramji sottolineavano la non originalità delle tecniche previste dalla Terapia MR che, come la loro Terapia cognitivo-comportamentale per le paralisi del sonno isolate (CBT-ISP), si basa sui modelli di trattamento dei disturbi di panico. Tuttavia, contrariamente alla Terapia MR, la Terapia cognitivo-comportamentale, richiede ai soggetti affetti di muoversi per interrompere in modo attivo gli episodi di paralisi, si basa su studi empirici di persone affette che riportano benefici e non raccomanda la preghiera come forma di meditazione perché può avere conseguenze negative per chi ha allucinazioni a contenuto religioso. Gli autori del commento concludevano che c’erano ancora poche evidenze sugli interventi efficaci nella paralisi del sonno, psicoterapeutici o farmacologici, e che erano richiesti studi su un maggior numero di pazienti per arrivare a conclusioni valide.
La replica di Jalal fu piuttosto colorita:
La terapia MR è derivata dal mio lavoro empirico sulla SP in Nord America, Scandinavia, Europa meridionale e Medio Oriente (ad esempio, Jalal e Hinton, 2013, 2015, 2016; Jalal et al., 2014a, b, 2015); così come i miei resoconti neuroscientifici per le allucinazioni SP con il mio collega Vilayanur S. Ramachandran (Jalal e Ramachandran, 2014, 2017).
Jalal aveva poi aggiunto:
Tuttavia, se la MR Therapy, tecnicamente parlando, “si qualifica” come il “primo trattamento diretto per la paralisi del sonno”, con enfasi su “diretto” […] è una questione di interpretazione e probabilmente di definizione. Lasciando spazio a tali sfumature e soggettività di opinione (per evitare di calpestare inavvertitamente i piedi di qualcuno), ho specificato nel mio articolo (Jalal, 2016, p. 2), che effettivamente “per quanto ne so, non ci sono trattamenti diretti disponibili per la SP…” Tuttavia, francamente, se la Terapia MR sia considerata la prima, la seconda o la quinta in una classifica, non mi preoccupa più di tanto: non c’è in ballo alcun premio Nobel. Ciò che alla fine conta è come tali interventi possano avere un valore pratico nel mondo reale per i malati di SP in tutto il mondo.
Baland Jalal è un originale, sia nel tipo e nei metodi delle ricerche che conduce, sia nell’attenzione alla sua immagine sui media: nella sua presentazione sul sito web si legge che secondo un articolo del Telegraph è uno degli esperti mondiali sulla paralisi del sonno.
Si è occupato di studi transculturali delle paralisi del sonno per analizzare il contenuto delle allucinazioni associate (come lo studio sull’Italia, molto modesto, perché limitato a poco più di 60 soggetti), dello sviluppo di tecniche psicoeducative di semplice applicazione, e di correlare l’origine degli episodi… ai neuroni specchio! Sui miti che sovrastano di gran lunga le evidenze scientifiche relative ai neuroni specchio rimando al libro di Gregory Hickok.
Proprio in un articolo pubblicato con Vilayanur Ramachandran, si è rivelato il talento più speculativo che metodologico di Jalal, quando afferma che il sistema dei neuroni specchio:
…ti consente di staccarti temporaneamente dal tuo corpo e “vedere” il mondo dal punto di vista di un’altra persona. In altri primati, ciò richiede la presenza fisica di un altro individuo – mentre, negli esseri umani, potrebbe essere che l’MNS [sistema dei neuroni specchio, NdA] sia sufficientemente ben connesso da permetterti un punto di vista virtuale (cioè, immagina cosa vedresti se fossi al posto di un’altra persona).
Non vi sono dimostrazioni scientifiche che avvalorino l’esistenza di questo tipo di immaginazione.
Il collegamento con la paralisi del sonno è altrettanto suggestivo, se si pensa che Jalal e Ramachandran affermano – senza tracciare a sufficienza i metodi necessari per ottenere le necessarie prove empiriche – che:
Analogamente, la massiccia deafferentazione [interruzione dei collegamenti nervosi fra encefalo e periferia, NdA] dell’input sensoriale durante la SP porterebbe a una disinibizione simile del MNS [sistema dei neuroni specchio] e alla sua propensione a proiettare il suo corpo in un altro individuo – se sei uno scimpanzé – o un altro corpo virtuale, se sei un essere umano. Un disturbo di queste interazioni porterebbe alle manifestazioni più floride del rapimento alieno, di un intruso in camera da letto o di un altro soggetto misterioso, visti frequentemente durante la SP.
L’evidenza scientifica delle psicoterapie
La misura dell’efficacia delle psicoterapie è una questione centrale. Il problema è stato approfondito in un lavoro di Scott Lilienfeld (Università di Emory, Stati Uniti) e collaboratori nel 2014, attraverso una tassonomia delle cause e un elenco dei metodi di ricerca che possono preservarci dal pericolo di incorrere in effetti spuri.
La classificazione delle cause dell’efficacia terapeutica spuria comprende:
1. l’erronea percezione di un cambiamento nell’utente (effetti placebo illusori, benefici palliativi, artefatti della valutazione pre- e post-trattamento, interpretazione selettiva dei risultati, ecc.);
2. il fraintendimento di un cambiamento nell’utente che invece deriva da fattori extra-terapeutici (natura ciclica di alcuni disturbi, remissione spontanea, erronea diagnosi iniziale, interferenza da altri trattamenti, ecc.);
3. il fraintendimento dell’attuale cambiamento dell’utente che è invece dovuto a fattori non specifici del trattamento (effetto placebo, effetto novità, giustificazione dello sforzo).
Per proteggersi da tali cause, negli studi di efficacia delle psicoterapie, Lilienfeld e colleghi raccomandano di attenersi a metodi rigorosi che prevedano:
a. indicatori ben validati;
b. misure affidabili di pre-trattamento;
c. osservatori esterni (che non siano a conoscenza, ad esempio, di quali soggetti sono assegnati al gruppo sperimentale o al gruppo di controllo);
d. un’analisi degli intenti di trattamento;
e. la randomizzazione alle condizioni di trattamento;
f. la ripetizione delle valutazioni nel corso del trattamento;
g. la minimizzazione e la stima di errori di misura;
h. l’inclusione di fattori di mediazione nell’analisi di efficacia.
Come sostenuto dagli autori, queste raccomandazioni sono valide non solo per le scuole di psicoterapia (che si basano su ampie e definite modalità di trattamento) ma anche per tecniche terapeutiche specifiche o nuove. Dal momento che gli effetti spuri predispongono a false inferenze riguardanti i benefici di un trattamento, è necessario controllarne il più possibile le cause, cause che sono ben identificabili.
Più recentemente Scott Lilienfeld ha ammonito:
…affinché la disciplina della psicoterapia aspiri a raggiungere e raggiunga standard scientifici più rigorosi, deve abbracciare una definizione multidimensionale dell’evidenza, che comprenda criteri di replicabilità e di rigore metodologico, vada oltre gli indici specifici di miglioramento sintomatico, tenga conto dei potenziali danni e consideri tutte le prove scientifiche rilevanti per i trattamenti.
La paralisi del sonno può essere piacevole?
La paralisi del sonno è culturalmente associata a esperienze terrifiche che hanno portato nel corso dei secoli anche a conseguenze tragiche per chi ne soffriva. Dal canto loro, pure gli studi scientifici si sono focalizzati maggiormente sulle esperienze spaventose durante gli episodi e sulle allucinazioni associate. Tutto questo può avere condizionato il contenuto stesso delle esperienze o la tendenza a riferirle.
Tuttavia, uno studio collaborativo tra Repubblica Ceca, Stati Uniti e Regno Unito pubblicato nell’agosto scorso, ha registrato una discreta frequenza di esperienze piacevoli in 172 soggetti con episodi ricorrenti di paralisi del sonno.
Come riportato da Monika Kliková, Brian Sharpless e Jitka Bušková,
…dei 39 partecipanti che hanno segnalato episodi piacevoli di SP, il 10,3% ha valutato i propri episodi come sempre piacevoli, il 28,2% come prevalentemente piacevoli e il 61,5% come talvolta piacevoli. Contrariamente alle aspettative, la paura è stata talvolta segnalata anche nel contesto di episodi principalmente piacevoli.
Inoltre, il 59% dei partecipanti con esperienze piacevoli durante le paralisi del sonno ha riportato allucinazioni e l’87,0% è stato in grado di indurre il contenuto allucinatorio.
Ampliando le conoscenze sulla varietà di manifestazioni e di emozioni associate alla paralisi del sonno, potranno essere minimizzati i condizionamenti culturali e le contaminazioni di tipo soprannaturale, e potranno essere meglio identificate le caratteristiche individuali e gli interventi psicoterapeutici più adatti ai casi più complessi, quelli in cui il rischio di complicanze psicopatologiche è più elevato.
L’efficacia degli interventi psicoterapeutici potrà a sua volta essere determinata attraverso studi rigorosi, condotti su ampi campioni di partecipanti, basandosi su strumenti e su intervalli di misurazione affidabili, in modo da minimizzare il rischio di registrare benefici spuri che possono aumentare la produzione di pubblicazioni o affascinare i media, ma che non sono a vantaggio di chi deve convivere con la paralisi del sonno.
* Tiziana Metitieri è neuropsicologa clinica all’Ospedale Pediatrico Meyer di Firenze; scrive di donne e scienza, di psicologia e di disinformazioni scientifiche; è autrice con Sonia Mele del progetto Untold stories: the Women pioneers of Neuroscience in Europe – http://wineurope.eu/